
Das Immunsystem
Immunsystem Basics
In unserer Umwelt befinden sich überall, ständig, immer, eine Vielzahl von Parasiten, Viren, Bakterien und Pilzen, die im Körper eine Krankheit verursachen können. Zur Bekämpfung dieser Horde an Erregern sind viele Spieler notwendig. Alle diese Spieler formieren sich zu einem Team – dem Immunsystem. Wie es in einem Team so ist, hat jeder seine ganz spezifischen Aufgaben. Können alle ihre To-Do’s erledigen, funktioniert das System gut und man kann den Kampf gegen Erreger gewinnen. Gibt’s irgendwo ein Problem oder sind die Spieler mit der Flut an Erregern schlichtweg überlastet, rutschen Eindringlinge durch und richten Schaden im Körper an. Je stärker das Team – also je stärker das Immunsystem aufgestellt ist, desto wahrscheinlicher ist es, dass sie auch schwierige Spiele gewinnen und auch große, Profi-Eindringlinge erfolgreich besiegen.
Alles, was so eine Immunantwort hervorruft, bezeichnen wir als Antigen. Das können Strukturen völlig unterschiedlicher Natur sein. Von Bakterien über Viren bis hin zu unterschiedlichen Toxinen und Substanzen synthetischer Herkunft. Also alles, was dem Körper Schaden zufügen kann, wenn es ungehindert im Körper verweilt.

Organe des Immunsystems
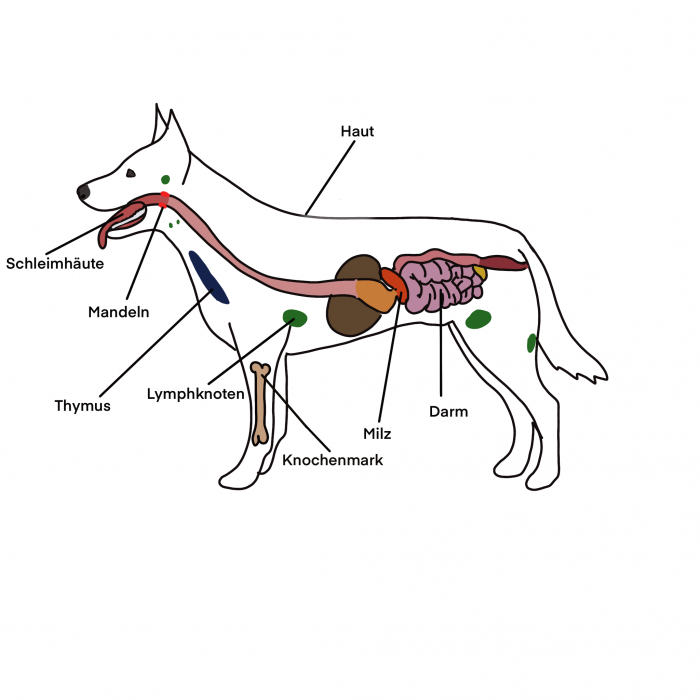
Damit Antigene, also Erreger, gar nicht erst in den Körper eindringen können, gibt es eine Schutzschicht über den gesamten Körper, die nur wenige Öffnungen hat: die Haut. Dazu zählen auch andere Oberflächenstrukturen wie zB Schleimhäute und Flimmerhaare. Diese Barrieren wehren die große Massen an Antigenen ab. Was sich trotzdem in den Körper verirrt, bekommt es mit besonderen Zellen und Proteinen zu tun.
Woher kommen diese Zellen?
Die Zellen, die für eine Immunantwort zuständig sind, nennt man Lymphozyten. In primären lymphatischen Organen (Thymus, Knochenmark) werden die Zellen gebildet und über das Blut zu sekundären lymphatischen Organen (Lymphknoten, Milz, Mandeln, Lunge, Schleimhäute, Lymphgewebe im Magen-Darm-Trakt) transportiert. Dort sind sie die nächste Zeit zuhause. Werden erwachsen, gehen in die Immunzellen-Schule und bekommen Kinder. Sprich: sie reifen aus und vermehren sich. Wird vom Immunsystem ein Einsatz ausgerufen, werden sie losgeschickt und zum Einsatzort transportiert. Sind Lymphknoten also geschwollen können wir davon ausgehen, dass das Immunsystem grade einen Einsatz ausgerufen hat und gegen einen Eindringling ankämpft.
Man unterscheidet dann grundsätzlich zwischen zwei unterschiedlichen Abwehrmechanismen.
Die unspezifische Abwehr/angeborenes Immunsystem
Wie der Name schon sagt, gibt es von Geburt an schon einen Abwehrmechanismus. Er arbeitet mit Zellen, die Erreger zum Fressen gern haben und sie zum Frühstück, Mittagessen und Abendessen vernaschen. Man nennt sie – sehr kreativ – Fresszelle: Makrophagen, Monozyten, Granulozyten. Fresszellen arbeiten sehr primitiv und ohne Erreger voneinander zu unterscheiden. Sie sind also unspezifisch. Nachdem die Fresszellen futtern die bösen Eindringlinge nicht nur auf, sondern sie präsentieren danach auch noch ihr Antigen auf ihrer Oberfläche. Das ist für den zweiten Teil des Immunsystems wichtig.
Außerdem sind noch natürliche Killerzellen Teil des unspezifischen Immunsystems. Sie erkennen abnormale Zellen wie Tumorzellen und Zellen, die virusinfiziert sind und töten sie ab.
Die spezifische Abwehr
Im Rahmen der spezifischen Abwehr werden vom Körper bestimmte Erreger erkannt und Antikörper dagegen gebildet. Sie arbeitet mit verschiedenen Zellen, die sich im Laufe der Zeit auch an bekannte Erreger erinnern kann und die dann noch schneller erkennen kann.
Zellen, die als Spieler im Team der spezifischen Abwehr arbeiten sind T- und B-Lymphozyten. T-Lymphozyten haben an ihrer Oberfläche Rezeptoren. Diese Rezeptoren (T-Cell-Receptor = TCR) erkennen Antigene. Wird ein Antigen von den Rezeptoren der T-Zelle erkannt, aktiviert sie sich und wird damit zu einer T-Helferzelle oder einer cytotoxischen T-Zelle. Einige dieser T-Helferzellen werden zu T-Gedächtniszellen und sind dafür verantwortlich, dass sich beim nächsten Kontakt mit dem gleichen Antigen das Immunsystem dran erinnert und so schnell reagieren kann. Die anderen T-Helferzellen schütten Zytokine aus. Das sind Botenstoffe, die das gesamte Immunsystem in Alarmbereitschaft versetzt und die Produktion von Immunzellen ankurbelt.
Die B-Lymphozyten werden ähnlich aktiviert. Sie müssen nach der Aktivierung aber noch mit einer T-Helferzelle (die mit dem selben Antigen aktiviert worden ist) in Kontakt treten. Danach klont sich die B-Zellen und differenzieren sich dann zu Plasmazellen, die dann Antikörper zu mehreren tausend in der Sekunde produzieren und über das Lymphsystem in den Körper schicken. Die Antikörper lagern sich am Erreger – also dem Antigen – an und markieren sie für die Fresszellen, die sie dann schneller finden und beseitigen können.
Die cytotoxischen T-Zellen haben im Prinzip dieselbe Funktion wie natürliche Killerzellen, sie sorgen dafür, dass abnormale Zellen absterben.
Ein Beispiel
Als Beispiel schauen wir uns einen speziellen Erreger an: das Virus. Ein Virus ist keine Zelle und kein Bakterium. Ein Virus besitzt nicht einmal einen eigenen Stoffwechsel. Es kann sich nicht selbstständig teilen und ist somit komplett auf den Replikationsmechanismus einer sogenannten Wirtszelle angewiesen. Dringt ein Virus in den Organismus ein, wird es recht schnell von Fresszellen als Eindringling erkannt und gefressen. Anfang der Woche haben wir schon gelernt, dass Fresszellen dann spezielle Oberflächenstrukturen des Antigens auf der eigenen Oberfläche präsentieren. Diese Oberflächenproteine passen zu einer ganz speziellen T-Zelle, die sich dann in eine T-Helferzelle verwandelt und eine B-Zelle informiert. Die B-Zelle wird mithilfe von der T-Helferzelle aktiviert und bildet sich zu einer Plasmazelle, die Antikörper produziert. Diese Antikörper sind das Gegenstück der Oberflächenstruktur unseres Antigens und lagern sich dort an. Dadurch klumpt das Virus zusammen, Fresszellen können es leichter erwischen und beseitigen.


Soweit zum einfachen Fall. Schwieriger wird’s, wenn das Virus sich schon in eine Körperzelle eingenistet hat. In dem Fall können Antikörper nämlich gar nicht mehr an das Virus kommen. Es gibt deshalb dafür einen abgewandelten Mechanismus. Hier kommen unsere Natürlichen Killerzellen und cytotoxische T-Zellen ins Spiel. Sie erkennen, dass die Körperzelle infiziert ist und eliminieren gleich die ganze Zelle.
Die gesamte Immunantwort dauert einige Tage, das ist auch der Grund, warum man häufig schon ansteckend ist, aber noch gar keine Symptome zeigt. Symptome wie Fieber löst nämlich das Immunsystem selbst aus. Es versucht, Erreger durch erhöhte Außentemperatur zu zerstören. Blöd, dass die eigenen Körperzellen das auch nur bis zu einem gewissen Grad aushalten, aber oft notwendig damit sich die Erreger nicht allzu wohl fühlen und besser zu bekämpfen sind.
Wenn der Gegner erfolgreich bekämpft ist, dann bleiben Gedächtniszellen und Antikörper zurück. Sollte der Eindringling zurückkommen und nochmal angreifen, gelingt es dem Immunsystem dadurch schneller einzugreifen bevor größerer Schaden angerichtet wird, wir spüren dann meistens kaum ein Symptom.
Genau das ist auch das Prinzip des Impfens. Hier unterscheidet man zwischen einer passiven und einer aktiven Immunisierung, wobei wir beim Hund meistens aktiv immunisieren.
Bei der aktiven Immunisierung wird ein Krankheitserreger gespritzt – meistens sind das inaktivierte („Totstoffimpfungen“) oder zumindest abgeschwächte Formen eines Virus. Der Körper spielt dann dieselben Prozesse ab, ohne wirklich zu erkranken. Das Ziel ist, dass der Körper so viele Antikörper ausbildet, dass der Titer, also die Menge an Antikörpern im Blut, so lange hält bis wieder nachgeimpft werden muss. Und da ist auch schon der Knackpunkt. Wie lange Antikörper halten hängt zu einen vom Impfstoff, zum anderen vom Hund selbst ab. Impfstoffe werden auf Herz und Nieren getestet, bevor sie auf den Markt kommen, dabei wird auch geschaut, wie lange die Antikörper nachweisbar sind bzw. so viele Antikörper vorhanden sind, um eine Infektion auszuschließen. Diese Werte werden ausgewertet und eine empfohlene Impfperiode ausgesprochen. Man muss dann zum Beispiel laut Hersteller nach einem Jahr die Impfung wiederholen, damit der Impfstatus aufrecht bleibt. Nur dann garantiert der Hersteller, dass genug Antikörper vorhanden sind. Bei den meisten Impfungen ist der Titer nach einem Jahr aber noch sehr hoch, sodass es nicht notwendig wäre die Impfung zu wiederholen. Sicher sein kann man sich da aber nur, wenn man den Impftiter bestimmen lässt. Dazu wird beim Tierarzt Blut genommen und in ein Labor geschickt. Dass das Kosten verursacht, kann sich sicher jeder vorstellen.
Bei jungen Hunden spielt noch ein anderer Faktor mit, die maternalen Antikörper. Maternale Antikörper bekommen die Welpen über die Muttermilch. Es schützt die Welpen in den ersten Lebenswochen vor Infektionen, in der freien Natur gäbe es gar keine Impfungen. Das Problem: wir wissen nicht, wie viele Antikörper die Mutter den Welpen mitgibt und wie schnell sie abgebaut werden. Das hängt wieder von vielen Faktoren ab: Wie gesund ist das Muttertier, wie ist ihr Impfstatus, Stoffwechsel der Mutter, Stoffwechsel des Welpen und so weiter…
In der Regel gibt’s deshalb 3 Impfdosen zur Grundimmunisierung. Man möchte nicht zu spät beginnen, damit man nicht riskiert, dass sich der Welpe infiziert, zu frühe Impfungen sind aber sinnlos, weil die maternalen Antikörper den gespritzten Krankheitserreger einfach platt machen.
Das könnte dich auch interessieren

